Dermatitis atópica

¿Qué es?
La dermatitis atópica (o eccema atópico) es una enfermedad de la piel que aparece en la cara y el cuerpo de bebés, niños y adultos.
- Los bebés pueden presentar síntomas con tan solo 2-3 meses de edad. Suele aparecer repentinamente una erupción que deja la piel seca, desescamada y con picores. En los brotes, la piel infectada puede supurar. Lo más común es que los bebés presenten los síntomas de la dermatitis atópica en la cara, sobre todo en las mejillas – y el cuero cabelludo, en las rodillas y en los codos. Es muy raro que los bebés sufran dermatitis atópica en el área del pañal. Aunque la dermatitis del pañal puede tener un aspecto similar, es una zona demasiado húmeda como para que aparezca una dermatitis atópica. En éstos casos suele remitir a los 3-4 años de edad.
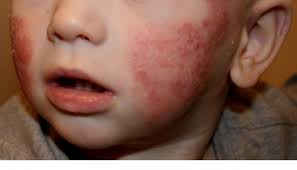
- Los niños que comienzan a sufrir la enfermedad con más años (entre los dos años y la adolescencia) suelen presentar al principio una erupción en el cuerpo con zonas descamadas y con picor. La piel tiende a engrosarse y mostrar zonas abultadas y endurecidas. Las zonas comunes que están afectadas son los pliegues de los codos y de las rodillas, el cuello, las muñecas, los tobillos, y los pliegues que se forman entre las nalgas y las piernas. Los niños de raza blanca suelen presentar síntomas en codos, muñecas, pantorrillas y parte delantera de los tobillos. En cambio los niños negros y los asiáticos tienden a presentar afectado el lado opuesto de la articulación, como la punta del codo o la parte delantera de las rodillas. En éstos casos y en el de los bebés, para los padres es más difícil conseguir que los niños dejen de rascarse.
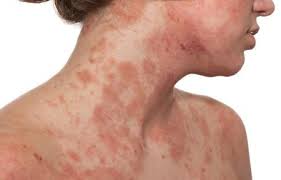

- En Los adultos los la erupción afecta al cuello y a la zona del escote, los pliegues de los codos, las pantorrillas, las manos y los pies, así como la cara y el cuero cabelludo y se caracteriza por una piel descamada y muy seca, con picor continuo y suele mostrar lesiones secas correosas, hiper o hipopigmentadas de distribución típica.


La prevalencia de la dermatitis atópica varía dependiendo de la zona geográfica en la que esté el paciente y, en general, es mayor cuanto más al norte y más alto sea el nivel de desarrollo industrial de la zona.
En España, entre el 5 y el 10 por ciento de los niños pueden tener en algún momento de su infancia dermatitis atópica.
Causas
Los dermatólogos aún no han encontrado cuál es el origen de la dermatitis atópica. No obstante, sí se sabe que existen una serie de factores que pueden influir en la aparición de esta enfermedad de la piel:
- Genética: Las últimas investigaciones han demostrado que existe una relación entre el asma, la dermatitis atópica y la fiebre del heno. Si cualquier de los padres tienen alguna de estas patologías, las probabilidades de que su hijo tenga dermatitis atópica aumentan considerablemente.
- Edad de la madre: Conforme mayor sea la madre en el momento de dar a luz, el riesgo de desarrollar dermatitis atópica aumenta. Además, las mujeres tienen más posibilidades de tenerla que los hombres.
- Clima: Los ambientes fríos y las ciudades contaminadas incrementan las opciones de que una persona padezca dermatitis atópica.
- Género. Las mujeres tienen una propensión ligeramente mayor que los hombres a sufrir dermatitis atópica.
- Además, existen otros factores que también pueden actuar como desencadenantes de la enfermedad, como las alergias alimentarias, falta de nutrientes que afectan a las defensas de la piel, al polvo, el uso de tejidos como la lana y el nylon, tabaco, el estrés, el insomnio o el sudor, entre otros

- 1. La función barrera alterada facilita la invasión de microorganismos.
- 2. Activación de las células inmunes, inflamación
- 3. Picor
Prevención
- Uso de prendas adecuadas, mejor incluso de algodón. Lavar las prendas antes de usar con productos poco agresivos.
- Alimentación sana y equilibrada.
- Higiene adecuada, aportando emolientes para hidratar y reestablecer la barrera protectora de la piel.
- Duchas a temperatura adecuada ya que el exceso de calor puede afectar a la capa de la piel.
Diagnóstico
A nivel de la consulta médica, diagnosticar una dermatitis atópica a veces no es fácil, porque las diferencias que pueden establecerse en la teoría, no siempre se pueden aplicar a la práctica. Pero, generalmente, el diagnóstico de la dermatitis atópica supone que un paciente debe presentar los síntomas descritos anteriormente, con las implicaciones familiares ya expuestas; también es fundamental que el médico descarte otras posibles patologías (dermatitis seborreica, sarna, infecciones por hongos, psoriasis o rosácea)
Sin embargo, un correcto diagnóstico de dermatitis atópica en bebés y niños pequeños es mucho más importante, sobre todo a la hora de instaurar el tratamiento. Para ello, el paciente debe presentar, al menos, tres o más de las siguientes características:
- Que el primer episodio aparezca antes de los dos años de edad.
- Que los padres tengan un historial de piel seca o eccema; u otras afecciones alérgicas (sobre todo si el paciente es menor de cuatro años).
- Que el bebé tenga un historial de piel seca, que lo hará más propenso al eccema o que haya desarrollado con anterioridad eccema u otro tipo de afección atópica.
- En niños pequeños, la aparición de las lesiones en los pliegues de la piel es muy frecuente, como ya se ha indicado anteriormente. En bebés: cara, tronco y extremidades.
Tratamientos
No existe cura para la dermatitis atópica. El tratamiento está dirigido a reducir la agresividad de las erupciones, aliviar al paciente y mejorar su calidad de vida.
La dermatitis atópica suele tener dos «fases». Durante la fase inactiva (o «interbrote»), la piel está muy seca, irritable y desescamada y debe hidratarse diariamente con cremas emolientes ricas en ácidos omega 6 y substancias naturales con propiedades antiinflamatorias. Las fases activas (o de «brote») son más agudas, por lo que deben tratarse con medicación tópica (cotricoides) para calmar la piel inflamada y aliviar el picor.
La elección del corticoide dependerá del tipo de lesión y de la zona donde ha aparecido, por lo que es fundamental que el paciente consulte con su dermatólogo para que le asesore sobre el tratamiento que se adapta mejor a sus características individuales.
Además, en algunos casos los expertos pueden aconsejar una terapia sistémica que se basa en antihistamínicos orales, que tienen propiedades sedantes y junto con el tratamiento tópico puede ser de gran utilidad, especialmente si hay sobreinfección.








Comentarios
Sin comentarios.